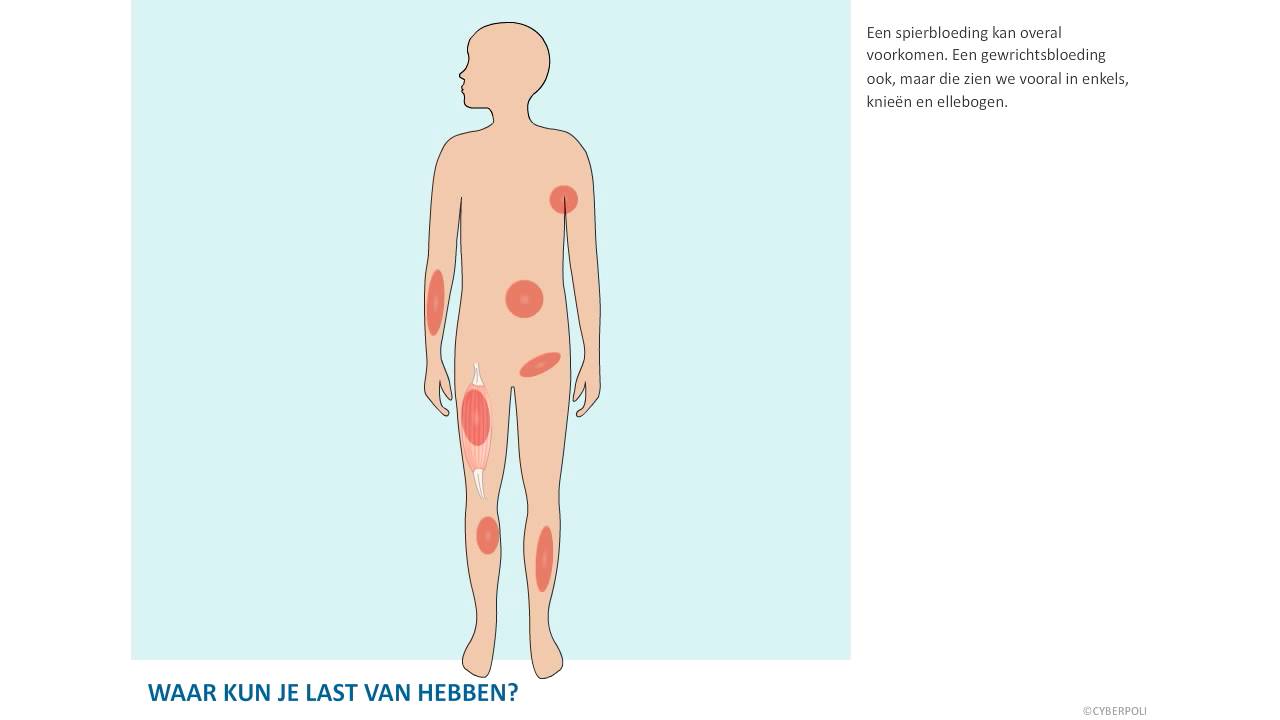
Waar kun je last van hebben?
De ene hemofiliepatiënt heeft meer last van bloedingen dan de andere. Dat komt doordat de hoeveelheid Factor VIII (8) of IX (9) die nog in het bloed aanwezig is verschilt van persoon tot persoon. Maar ook met dezelfde hoeveelheid Factor VIII (8) of IX (9) heeft niet iedereen even veel last van bloedingen.
We begrijpen nog niet goed hoe dit kan. Een gezond iemand zonder hemofilie heeft een stollingsactiviteit tussen 50 en 150%. Als je hemofilie hebt zit je in ieder geval onder de 50%, officieel wordt de grens van 40% aangehouden. De ernst van hemofilie wordt ingedeeld naar het percentage stollingsactiviteit dat je nog hebt.
De ernst van de ziekte wordt afgemeten aan het aantal bloedingen dat je krijgt zonder behandeling en aan de klachten die je hebt. De klachten die voorkomen bij hemofilie A en B zijn vergelijkbaar.
Als je matig ernstige hemofilie hebt, kunnen de klachten verschillen, de een heeft ernstige klachten, de ander milde. Als je ernstige klachten hebt, heb je soms standaard extra stollingsfactor (profylaxe) nodig waardoor je een paar keer per week moet prikken.
Als je milde hemofilie hebt, heb je vooral last van blauwe plekken, bloedingen krijg je vooral na een verwonding of een ingreep. Omdat het moeilijk is om een bloeding te herkennen, wordt het hemofilieteam vaak te laat gewaarschuwd.
Als je een gewrichtsbloeding hebt, kan je kraakbeen beschadigd raken door de druk van het bloed. Daarnaast zit er veel ijzer in je rode bloedcellen en daardoor kun je ontstekingen krijgen in je gewricht. Ook ontstaan er tijdens de genezing vaak nieuwe bloedvaatjes die minder sterk zijn waardoor ze sneller stuk gaan. Door al deze veranderingen krijg je steeds meer kans op bloedingen in dat gewricht. Zo’n gewricht wordt een target joint genoemd, een beschadigd en kwetsbaar gewricht. Hierdoor kun je een chronische gewrichtsontsteking (chronische synovitis) krijgen. Dan is je gewricht regelmatig dik en warm zonder echte pijn en zonder dat je een bloeding hebt. Je gewricht kan zo beschadigd zijn (hemofilie-artropathie) dat een operatie of vervanging nodig is. Je hebt dan niet alleen een bewegingsbeperking, maar je gewricht kan ook in een vreemde stand vergroeien, vaak met pijnklachten.
Als je ernstige hemofilie hebt, krijg je een paar keer per week extra stollingsfactor (profylaxe) om gewrichtsbloedingen en gewrichtsschade te voorkomen. Daarnaast is het belangrijk om regelmatig te sporten, zodat je sterkte spieren krijgt en stevige gewrichten. Daardoor heb je minder kans op een bloeding. Goed eten en op je gewicht letten is ook belangrijk, want overgewicht belast de gewrichten extra.
Waarom sommige mensen remmers aanmaken en anderen niet, is nog niet helemaal duidelijk. We weten wel dat de mutatie die je hebt een rol speelt, en dat ook andere dingen een remmer kunnen uitlokken. Bijvoorbeeld als je in korte tijd veel stollingsfactor krijgt (tijdens een grote bloeding of rondom een operatie), of bij het plaatsen van een port-a-cath. We denken dat je afweersysteem op die momenten extra let op lichaamsvreemde zaken en dat je dan grotere kans hebt op de vorming van remmers. Remmers komen vaker voor bij patiënten met ernstige hemofilie A (ongeveer 25% ontwikkelt remmers) dan bij patiënten met ernstige hemofilie B (3-5% ontwikkelt remmers). Van de patiënten met matig ernstige en milde hemofilie A ontwikkelt zo’n 15% remmers, maar vaak op veel latere leeftijd.
Als je remmers hebt tegen Factor VIII (8), kun je een behandeling krijgen met immuuntolerantie-inductie (ITI)-therapie. Dan krijg je een tijd lang zo veel Factor VIII (8) dat de afweerreactie uiteindelijk ophoudt. Soms verdwijnt de remmer na enkele maanden, soms pas na jaren, en soms werkt het niet.
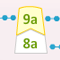
Als de remmers tegen Factor VIII (8) of IX (9) blijven bestaan, kun je geen Factor VIII (8) of VIII (9) meer geven, maar wel recombinant Factor VIIa (7a) (Novoseven®) of humaan plasma factor IIa + VIIa + IXa + Xa (2a + 7a + 9a + 10a), ook wel FEIBA (Factor VIII (8) inhibiting bypassing agent) genoemd. Deze middelen kunnen ook als profylaxe gegeven worden.
| Ernstige hemofilie | Er is minder dan 1% stollingsactiviteit van Factor VIII (8) of IX (9) aanwezig. |
| Matig ernstige hemofilie | Er is nog 1 tot 5% stollingsactiviteit van Factor VIII (8) of IX (9) aanwezig. |
| Milde hemofilie | Er is tussen de 5 en 40% stollingsactiviteit van Factor VIII (8) of IX (9) aanwezig. |
De ernst van de ziekte wordt afgemeten aan het aantal bloedingen dat je krijgt zonder behandeling en aan de klachten die je hebt. De klachten die voorkomen bij hemofilie A en B zijn vergelijkbaar.
- Grote blauwe plekken.
- Langdurig nabloeden bij verwonding of ingreep (bv. na het trekken van een tand of een operatie).
- Bloedingen in gewrichten of spieren, spontaan of na stoten en vallen.
- Bloedingen in organen na een trauma (ongeval).
- Bloedingen in de hersenen.
Als je matig ernstige hemofilie hebt, kunnen de klachten verschillen, de een heeft ernstige klachten, de ander milde. Als je ernstige klachten hebt, heb je soms standaard extra stollingsfactor (profylaxe) nodig waardoor je een paar keer per week moet prikken.
Als je milde hemofilie hebt, heb je vooral last van blauwe plekken, bloedingen krijg je vooral na een verwonding of een ingreep. Omdat het moeilijk is om een bloeding te herkennen, wordt het hemofilieteam vaak te laat gewaarschuwd.
6.1 Spier- en gewrichtsbloedingen
Spierbloedingen en gewrichtsbloedingen kunnen overal voorkomen, maar we zien ze vooral in de knieën, ellebogen en enkels. Het moeilijke aan een gewrichtsbloeding is dat je het niet goed kunt zien, vooral bij het begin van de bloeding. Heel soms zie je een lichte zwelling, maar meestal zie je aan de buitenkant niets. Vooral bij jonge kinderen is het moeilijk te herkennen, ook omdat ze zelf niet kunnen vertellen wat ze voelen. Wat ouders vaak als eerste merken is dat het kind de spier of het gewricht niet belast of gebruikt, al lang voordat je iets aan de buitenkant kunt zien (dik, gezwollen of warm). Ook hebben ze al vroeg pijn bij beweging (bv. bij de verzorging). Als je ouder wordt leer je je lichaam steeds beter kennen. Je weet wat je wel en niet kunt doen en wanneer er iets mis is gegaan. Om zeker te weten dat je een gewrichtsbloeding hebt, moet er een echo worden gemaakt. Soms een MRI -scan, maar dat is meestal niet nodig.Als je een gewrichtsbloeding hebt, kan je kraakbeen beschadigd raken door de druk van het bloed. Daarnaast zit er veel ijzer in je rode bloedcellen en daardoor kun je ontstekingen krijgen in je gewricht. Ook ontstaan er tijdens de genezing vaak nieuwe bloedvaatjes die minder sterk zijn waardoor ze sneller stuk gaan. Door al deze veranderingen krijg je steeds meer kans op bloedingen in dat gewricht. Zo’n gewricht wordt een target joint genoemd, een beschadigd en kwetsbaar gewricht. Hierdoor kun je een chronische gewrichtsontsteking (chronische synovitis) krijgen. Dan is je gewricht regelmatig dik en warm zonder echte pijn en zonder dat je een bloeding hebt. Je gewricht kan zo beschadigd zijn (hemofilie-artropathie) dat een operatie of vervanging nodig is. Je hebt dan niet alleen een bewegingsbeperking, maar je gewricht kan ook in een vreemde stand vergroeien, vaak met pijnklachten.
Als je ernstige hemofilie hebt, krijg je een paar keer per week extra stollingsfactor (profylaxe) om gewrichtsbloedingen en gewrichtsschade te voorkomen. Daarnaast is het belangrijk om regelmatig te sporten, zodat je sterkte spieren krijgt en stevige gewrichten. Daardoor heb je minder kans op een bloeding. Goed eten en op je gewicht letten is ook belangrijk, want overgewicht belast de gewrichten extra.
6.2 Remmers
Als je Factor VIII (8) of IX (9) krijgt kan je lichaam daar op reageren. Je afweersysteem denkt dat het een lichaamsvreemde stof is en maakt dan antistoffen aan. Deze Factor VIII (8)- of IX (9)-antistoffen worden ook wel remmers genoemd. Omdat deze antistoffen de werking remmen van de stollingsfactor door deze op te ruimen. Hierdoor kan de bloeding natuurlijk niet meer goed worden gestopt.Waarom sommige mensen remmers aanmaken en anderen niet, is nog niet helemaal duidelijk. We weten wel dat de mutatie die je hebt een rol speelt, en dat ook andere dingen een remmer kunnen uitlokken. Bijvoorbeeld als je in korte tijd veel stollingsfactor krijgt (tijdens een grote bloeding of rondom een operatie), of bij het plaatsen van een port-a-cath. We denken dat je afweersysteem op die momenten extra let op lichaamsvreemde zaken en dat je dan grotere kans hebt op de vorming van remmers. Remmers komen vaker voor bij patiënten met ernstige hemofilie A (ongeveer 25% ontwikkelt remmers) dan bij patiënten met ernstige hemofilie B (3-5% ontwikkelt remmers). Van de patiënten met matig ernstige en milde hemofilie A ontwikkelt zo’n 15% remmers, maar vaak op veel latere leeftijd.
Als je remmers hebt tegen Factor VIII (8), kun je een behandeling krijgen met immuuntolerantie-inductie (ITI)-therapie. Dan krijg je een tijd lang zo veel Factor VIII (8) dat de afweerreactie uiteindelijk ophoudt. Soms verdwijnt de remmer na enkele maanden, soms pas na jaren, en soms werkt het niet.
Als de remmers tegen Factor VIII (8) of IX (9) blijven bestaan, kun je geen Factor VIII (8) of VIII (9) meer geven, maar wel recombinant Factor VIIa (7a) (Novoseven®) of humaan plasma factor IIa + VIIa + IXa + Xa (2a + 7a + 9a + 10a), ook wel FEIBA (Factor VIII (8) inhibiting bypassing agent) genoemd. Deze middelen kunnen ook als profylaxe gegeven worden.